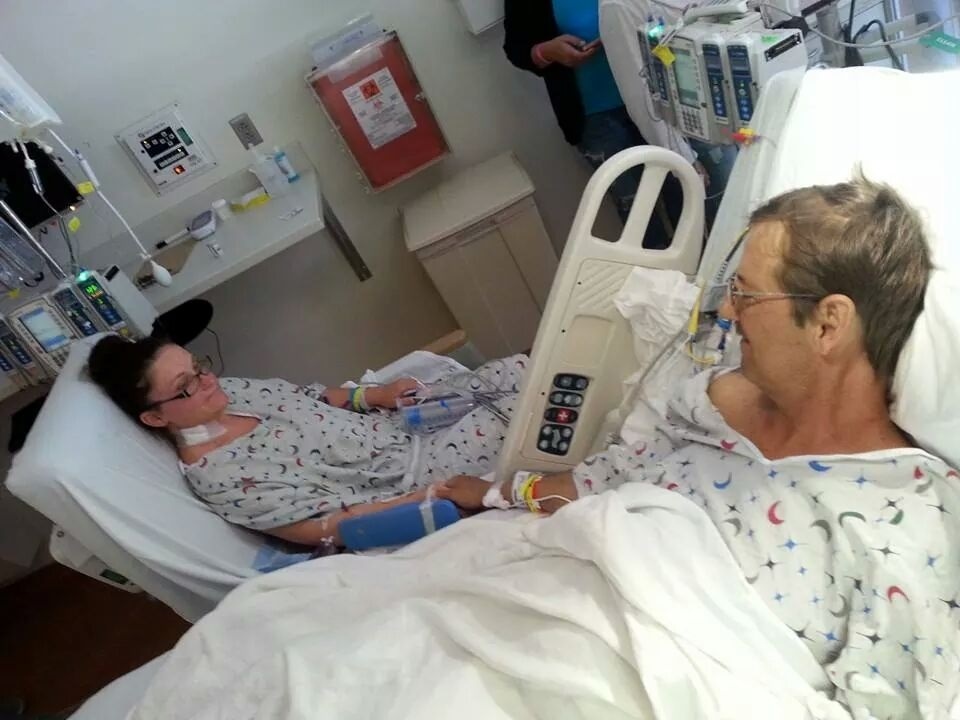
اهدای عضو دهنده زنده با مسائل اخلاقی خاص خود همراه است. دهند عضو فرد سالمی است که از اهدا جز سود روانی یا معنوی، سود دیگری نمیبرد. در کشور ما برای تقدیر از دهنده زنده کلیه، مبلغی به او پرداخت میشود.
ازآنجاکه دهنده عضو برای کمک به فردی دیگر پا در این راه گذاشته است، بنابراین حفظ سلامت و ایمنی او در این فرایند بسیار اهمیت دارد. فرد دهنده میتواند خویشاوند یا دوست گیرنده باشد یا با او غریبه باشد.
در کشور ما و در دنیا ضوابط خاصی برای ارزیابی فردی که مایل به اهدای عضو خود است، وجود دارد. این فرد ازلحاظ جسمی و روانی مورد معاینات خاصی قرار میگیرد. فرد باید ازلحاظ پزشکی کاملاً سالم باشد. تیم بررسیکننده دهنده زنده باید تیم مستقلی از تیم پیوند باشد تا در این فرایند ضرر و آسیبی به دهنده وارد نشود.
فرد داوطلب اهدای عضو باید ازلحاظ روانپزشکی هم ارزیابی دقیق شود تا اطمینان حاصل شود که فرد با آگاهی کامل و بدون فشارهای خارجی مایل به اهدای عضو است.
ارزیابی فرد دهنده با توجه به اینکه کدام عضو را اهدا خواهد کرد، بسیار متفاوت است.
هر اعدای عضو با مسائل و خطرات خاص خود همراه است. تیم بررسیکننده فرد دهنده باید تمام این مسائل را با شفافیت به او توضیح دهد. فرد دهنده باید با آگاهی کامل از خطرات احتمالی این تصمیم را بگیرد. پزشکان نیز باید اطمینان حاصل کنند که فرد داوطلب با آگاهی از خطرات احتمالی تصمیم به اهدای عضو دارد.
در مورد اهدای کلیه، خطر برای فرد دهنده بسیار اندک است، اما صفر نیست. باید توجه داشت که فرد اهداکننده کلیه در مقایسه با افراد دیگر جامعه در معرض خطر بیشتر ابتلا به بیماریهای کلیوی، فشارخون بالا و دیابت قرار ندارد و طول عمر طبیعی خواهد داشت.
اما در مورد زنانی که کلیه خود را اهدا میکنند، نشان دادهشده است که این زنان با عوارض بیشتری در بارداریهای آینده مواجه خواهند شد. فرد داوطلب با آگاهی کامل از این مسائل باید تصمیم بگیرد. احتمال مرگ در اثر اهدای کلیه بسیار اندک است.
در مورد اهدای بخشی از کبد یا ریه، ازآنجاکه جدا کردن بخشی از این اعضا نیاز به جراحی پیچیدهتری دارد، خطر اهدا بالاتر است.
پسازاینکه تیم پزشکی صلاحیت فرد را برای اهدا تأیید کرد، باید تطابق عضوی با بیمار نیازمند به پیوند ازلحاظ گروه خونی و تطابق نسجی احراز شود. معمولاً دو تیم جراحی وجود دارد، یکی برای فرد دهنده و دیگری برای فرد گیرنده.
هماهنگی این دو تیم بسیار اهمیت دارد، تا زمانی که عضو خارج از بدن و بدون خونرسانی است، به حداقل برسد. به همین دلیل میزان موفقیت پیوند از دهنده زنده بسیار بالا است و خود این موضوع از مسائل مهمی است که باعث رضایت فرد دهنده میشود.
تیم پزشکی بعد از اهدای عضو بهدقت فرد را در بیمارستان ارزیابی میکنند تا او بهبود یابد. مدت بستری در مورد اهدای کلیه معمولاً ۳ تا ۴ روز است، اما در مورد اهدای کبد و ریه طولانیتر است. دوره نقاهت بعد از اهدای عضو حداقل ۴ تا ۶ هفته است که در مورد اهدای کبد و ریه ممکن است این مدت طولانیتر باشد.
فرد اهداکننده بعد از اهدای عضو نیز باید همچنان بهطور مرتب بهوسیله تیم پزشکی ارزیابی شود. توصیه میشود این ارزیابیها تا ۲ سال ادامه پیدا کرد. پس از ۲ سال نیز فرد دهنده در صورت بروز هر مشکلی باید به تیم پزشکی خود مراجعه کند.
عوارض جراحی اهدای کلیه معمولاً اندک است، اما گاهی عفونت زخم یا فتقهای محل برش جراحی دیده میشود. در مورد اهدای کبد و ریه عوارض بیشتری دیده میشود که خوشبختانه در صورت تشخیص سریع و درمان بسیاری از آنها با موفقیت قابلدرمان است.
*جراح پیوند و عضو هیئت علمی دانشگاه علوم پزشکی تهران





























نظر شما