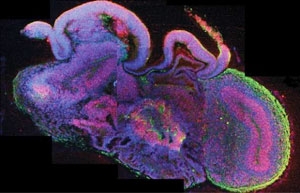
به گزارش لایو ساینس پژوهشگران سلولهای بنیادی انسانی در محیطی رشد دادند که این سلولها را به تشکیل تودههای مغزی به اندازه نخود واداشت، و در این تودهها بافتهای عصبی مشخصی شامل قشر مغزی و شبکیه تشکیل شد.
این مغزهای کوچک برای مدلسازی بیماری "میکروسفالی"، یک اختلال ژنتیکی که در آن اندازه مغز به طور قابلتوجهی کاهش مییابد، مورد استفاده قرار گرفتند. گرچه این مغزهای کوچک، دارای خودآگاهی یا سایر کارکردهای شناختی عالی نیستند، اما به دانشمندان امکان میدهند تا جنبههایی از مغز انسان که مدلسازی آن در حیوانات مشکل است، مورد بررسی قرار دهند.
سرپرست این پژوهش، یورگن کنوبلیش، از انستیتوی بیوتکنولوژی مولکولی آکادمی علوم اتریش در وین در یک کنفرانس خبری گفت: "مغز موش همیشه سیستم مدل خوبی برای مغز انسان نیست. سیستمی که ما به وجود آوردیم به ما امکان میدهد ویژگیهای رشد مغز را که اختصاصی انسان است را بررسی کنیم."
به گفته کنوبلیش سایر گروههای تحقیقاتی قبلا قطعات کوچکی از بافت عصبی را در آزمایشگاه رشد داده بودند، اما هیچکدام از آنها نتوانسته بودند بافتی را رشد دهند هم دارای قشر یا کورتکس- لایه بیرونی تخصصیافته مغز- و سایر مناطق مغزی باشد.
کنوبلیش و همکارانش برای ایجاد این مغزهای کوچک سلولهای بنیادی رویانی انسان یا سلولهای بنیادی چندتوانی القاشده - هر دو نوع سول توانایی تکامل یافتن به صورت هر نوع بافتی را دارند- را گرفتند و سلولها را در شرایطی دادند که به آنها امکان داد تا بافتی را به نام "نورواکتودرم" را تشکیل دهند که به صورت دستگاه عصبی تکامل پیدا میکند. این پژوهشگران قطعاتی از بافت را در قطرکهایی از ژل وارد کردند تا چارچوبی برای هدایت رشد بیشتر آنها ایجاد شود. آنها سپس این قطرکها را به یک راکتور زیستی چرخنده منتقل کردند تا جذب مواد مغذی را افزایش دهد.
این بافت پس از 15 تا 20 روز مغزهای کوچکی به نام "اندامواره مغزی" را شکل دادند که هر کدامشان شامل دیوارهای از بافت است که پیرامون حفرهای حاوی مایع قرار دارند که بسیار شبیه مایع مغزی- نخاعی در مغز انسان است. پس از 20 تا 30 این انداموارهها مناطق مشخص مغزی را تشکیل دادند، از جمله قشر یا کورتکس مغزی (لایه پیچیده بیرونی مغز)؛ بافت شبکیه (بخش حساس به نور چشم)؛ مننژها (لایههایی که مغز را میپوشانند)؛ و شبکه کوروئید (که مایع مغزی نخاعی را تولید میکنند که در مغز و نخاع در گردش است).
این مغزهای کوچک تا قطر 2 تا 3 میلیمتر رشد کردند، و تا به حال برای 10 ماه در ظروف آزمایشگاهی زنده باقی ماندهاند. به گفته پژوهشگران اندازه این مغزها این از حد معینی نمیگذرد، زیرا فاقد دستگاه گردش خون هستند که مواد مغذی و اکسیژن را به مناطق مرکزی آنها برساند. در نتیجه این مغزهای آزمایشگاهی نمیتوانند لایههای متعددی مانند مغز واقعی انسان را تشکیل دهند.
این انداموارهها علاوه بر قابلیت استفاده برای مدلسازی مغز سالم انسان، به دانشمنان امکان میدهند به مدلسازی اختلالات مغزی هم بپردازند. کنوبلیش و همکارانش از این مغزهای کوچک برای بررسی میکروسفالی استفاده کردند، عارضهای که به راحتی نمیتوان آن را در موشها بررسی کرد، زیرا مغزهای موشها اصولا کوچکتر از مغز انسانهاست. آنها سلولهای پوستی از یک بیمار دچار میکروسفالی را گرفتند و آنها برنامهریزی مجدد کردند تا به سلولهای بنیادی تبدیل شوند، و بعد آنها را به صورت انداموارههای مغزی رشد دادند.
مغزهای ازمایشگاهی که از سلولهای این بیمار ایجاد شده بود، کوچکتر از انداموارههایی بود که از بافت طبیعی رشد داده شده بودند، اما رشد سلولهای عصبی یا نورونهای آنها بیشتر بود. این نتایج بیانگر آن است که در مغزهای بیماران دچار میکروسفالی بسیار زودتر از حد معمول سلول عصبی یا نورونها ایجاد میشوند، پیش از آنکه مغزهای آنها به اندازه کافی بزرگ شده باشد. سایر تجربیات نشان دادهاند سوگیری روند تقسیم سلولهای بنیادی ایجادکننده مغز هم ممکن است نقشی در ایجاد این عارضه داشته باشد.
به گفته این پژوهشگران روش رشد دادن مغزهای کوچک در آزمایشگاه ممکن است برای آزمایش داروها یا بررسی سایر اختلالات مغزی نیز مانند اسکیزوفرنی و اوتیسم هم به کار رود.